Porty naczyniowe (porty dożylne) stosowane są do chemioterapii już od lat 80-tych XX wieku i są dobrze oceniane przez pacjentów i pielęgniarki oddziałów onkologicznych. Posiadanie portu nie wpływa negatywnie na jakość życia, a jego obecność zwiększa komfort leczenia, osłabia negatywne emocje (lęk, strach), a wywołuje pozytywne (poczucie bezpieczeństwa, spokój, zadowolenie), chociaż u niektórych chorych może powodować nieznaczne ograniczenia codziennej aktywności.
Rola portu naczyniowego w trakcie chemioterapii
Chemioterapia jest jednym z podstawowych elementów leczenia przeciwnowotworowego, w związku z czym wybór odpowiedniego dostępu dożylnego, umożliwiającego jej terminowe i bezpieczne zastosowanie jest jednym z najważniejszych zagadnień. Chemioterapię można przeprowadzić za pomocą:
- kaniul umiejscawianych w żyłach obwodowych (venflon)
- systemów całkowicie implantowanych (wszczepianych) podskórnie – portów naczyniowych.
Bardzo istotne jest, żeby wytworzony dostęp był trwały, umożliwiał wielokrotną podaż leków, zapewniając jednocześnie nie tylko możliwość realizacji planu leczenia, ale i pozwalając na utrzymanie jak najlepszej jakości życia pacjenta.
Najbardziej powszechne w chemioterapii jest stosowanie krótkich kaniul dożylnych (venflonów). Wiąże się ono jednak bardzo często z powstawaniem stanu zapalnego żyły, a z upływem czasu prowadzi do uszkodzenia małych żył na rękach, co utrudnia lub uniemożliwia wprowadzenie kolejnego venflonu. Obwodowy dostęp dożylny nie powinien być używany dłużej niż 5-6 dni i nie powinien służyć do podawania roztworów drażniących śródbłonek żył, do których należy wiele cytostatyków. Jeżeli planowany czas leczenia chemioterapeutykami przekracza miesiąc albo zaplanowane jest więcej niż 5-6 kursów chemioterapii wskazane jest wszczepienie portu naczyniowego (portu dożylnego). Zabieg oceniany jest przez większość pacjentów jako mało bolesny lub niebolesny.
Jakie są korzyści wynikające z implantacji portu dożylnego?
- Za pomocą portów można podawać leki, w tym chemioterapeutyki, w postaci pojedynczych wstrzyknięć lub wlewów dożylnych, przetaczać płyny oraz preparaty krwiopochodne, a także pobierać próbki krwi do badań.
- Jedna igła może być utrzymywana w porcie do 7 dni, co oznacza jedno ukłucie na tydzień leczenia. Igła usuwana jest przed wyjściem pacjenta do domu.
- Port może być używany od razu po wszczepieniu. Po wygojeniu rany pooperacyjnej (10-14 dni), pacjent z portem może prowadzić normalne życie, kąpać się, uprawiać sport. Jedynym ograniczeniem są zajęcia związane z napięciem w okolicach wszczepienia portu i przebiegu cewnika – przeciwwskazane jest dźwiganie dużych ciężarów, skoki ze spadochronem, itp.
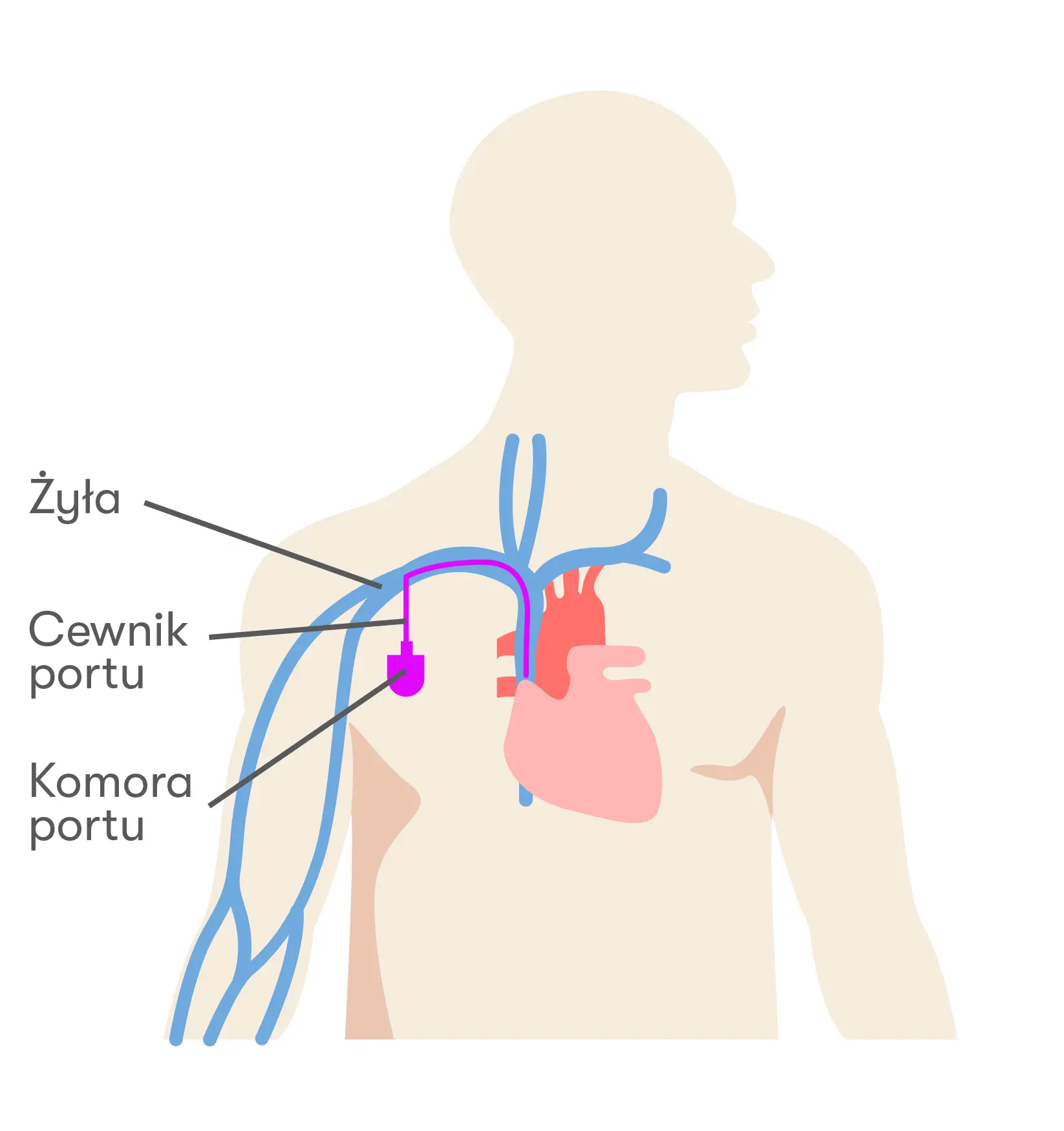
Czym jest port naczyniowy?
Port naczyniowy (inaczej: port dożylny, vascuport lub po prostu „port”) to całkowicie implantowany (wszczepiony) podskórnie system dostępu dożylnego do użytku długoterminowego. Port składa się ze zbiornika zaszytego pod skórą w okolicy podobojczykowej – komory portu – oraz cewnika („sztucznej żyły”) wprowadzonego do żyły głównej górnej pacjenta. Komora portu zamknięta jest membraną z silikonu o podwyższonej gęstości, która może być wielokrotnie przekłuwana, a po usunięciu igły zasklepia się samoistnie, jak ludzka skóra.
Warunkiem zachowania właściwości sprężystych membrany portu jest używanie do jej nakłuwania wyłącznie specjalnie do tego celu przeznaczonych igieł (igły Hubera lub tzw. igły o szlifie łyżkowym, rozmiar 22-18G), które nie przecinają silikonowych włókien membrany, a jedynie je rozwarstwiają.
Dzięki temu, że port jest całkowicie implantowany pod skórę, ryzyko rozwoju zakażenia jest bardzo małe, pod warunkiem zachowania podstawowych zasad aseptyki podczas obsługi portu (maseczki chirurgiczne, dezynfekcja rąk, sterylne rękawiczki).
Kiedy wszczepienie portu dożylnego nie jest możliwe?
Zabieg implantacji portu przeprowadzany jest w ramach procedury chirurgii jednego dnia, w znieczuleniu miejscowym. Przeciwwskazaniami (czasowymi) do zabiegu są:
- czynna infekcja;
- miejscowe zmiany zapalne lub inne zmiany skórne w okolicy planowanej implantacji;
- niewyjaśniona skaza krwotoczna w wywiadzie;
- liczba płytek krwi poniżej 40 000/mm3;
- liczba granulocytów obojętnochłonnych poniżej 1000/mm3;
- leczenie doustnymi lekami przeciwzakrzepowymi;
- leczenie heparynami drobnocząsteczkowymi, jeżeli od ostatniej dawki profilaktycznej minęło mniej niż 12 godzin, zaś terapeutycznej – 24 godziny.
Ważna wskazówka: Przez 6 godzin przed zabiegiem implantacji portu dożylnego nie należy spożywać posiłków, natomiast można pić wodę bez ograniczeń.
Jakie powikłania mogą wystąpić w związku z implantacją portu?
Do poważnych powikłań w trakcie zabiegu dochodzi rzadko, a należą do nich głównie:
- odma opłucnowa (gromadzenie powietrza w jamie opłucnej, które w części przypadków może wymagać założenia na kilka dni drenu do klatki piersiowej) – 0,5 – 2,3%;
- przypadkowa kaniulacja tętnicy i krwiak na szyi – występuje z częstością 2-4,5%;
- niewłaściwa pozycja kaniuli – aby zapobiegać temu powikłaniu podczas zabiegu lub po nim wykonywane jest badanie radiologiczne klatki piersiowej i, w razie potrzeby, natychmiastowa korekta położenia.
Powikłanie późne (po wygojeniu się rany) związane ze stosowaniem portów również występują rzadko. Można podzielić je na dwie zasadnicze grupy:
- powikłania infekcyjne:
- zakażenie miejscowe (kieszeni portu) – dotyczy skóry i tkanki podskórnej nad komorą portu (0,8-2,5%);
- zakażenie krwi – bakteriemia bezobjawowa, posocznica, w skrajnych przypadkach wstrząs septyczny (ok. 0,8%);
- powikłania zakrzepowe:
- częściowa niedrożność portu, kiedy nie można aspirować krwi z portu, ale zachowana jest możliwość podawania do niego leków i przetaczania płynów (0,87% – 12,50%);
- całkowita niedrożność portu – niemożność tak aspirowania krwi z portu, jak i podawania do niego leków i przetaczania płynów (praktycznie nie obserwowana);
- klinicznie jawna zakrzepica żylna (obrzęk, zaczerwienienie kończyny) potwierdzana badaniem dopplerowskim (ok. 0,68%).
W większości przypadków powikłania te można skutecznie leczyć bez usuwania portu.
Jak długo można korzystać z portu naczyniowego?
Port naczyniowy może być używany nawet przez kilka lat aż do zakończenia leczenia chemioterapią. W okresie aktywnego leczenia (powtarzane co tydzień, dwa lub trzy cykle chemioterapii) nie jest wymagane dodatkowe płukanie portu. Jeżeli port nie jest używany dłużej niż 3 miesiące, należy raz na kwartał zgłosić się na płukanie portu do ośrodka, w którym prowadzona jest chemioterapia.
Po upływie 6-12 miesięcy od zakończenia leczenia, w porozumieniu z lekarzem prowadzącym (onkologiem), pacjent może zgłosić się na usunięcie portu. Jest to zabieg przeprowadzany w trybie chirurgii jednego dnia, w znieczuleniu miejscowym.